Tal y como sucede con cualquier otro ámbito social y económico, la sanidad global varía de forma significativa entre países. No obstante, existe un denominador común, y es que los sistemas sanitarios tradicionales son insuficientes para la demanda asistencial actual y futura. Situaciones como la pandemia global vivida en los últimos años no hacen más que demostrar la imperiosa necesidad sobre un cambio de modelo sanitario y asistencial. Para entender dicha necesidad, se realiza a continuación un breve resumen de alguno de los elementos más destacados en el reciente informe de salud global de la Organización para la Cooperación y el Desarrollo Económicos (OECD, 2021).
Cobertura asistencial
La mayoría de los países de la OCDE han logrado una cobertura universal (o casi universal) para un conjunto básico de servicios sanitarios, que suelen incluir consultas con médicos, pruebas y exámenes y atención hospitalaria. La cobertura de la población para los servicios básicos en 2019 se mantuvo por debajo del 95% en siete países de la OCDE, y por debajo del 90% en México y Estados Unidos. México ha ampliado la cobertura desde 2004, pero siguen existiendo lagunas. En Estados Unidos, las personas no aseguradas tienden a ser adultos en edad de trabajar con niveles de educación o ingresos más bajos. En Irlanda, aunque la cobertura es universal, menos de la mitad de la población tiene cubierto el coste de las visitas al médico de cabecera. Las recientes propuestas de reforma sugieren un despliegue gradual de la cobertura de la atención primaria a toda la población. Los sistemas nacionales de salud o los seguros sociales de salud han sido normalmente los sistemas de financiación para lograr la cobertura sanitaria universal. Unos pocos países han obtenido la universalidad a través de un seguro sanitario privado obligatorio, apoyado por subvenciones públicas y leyes sobre el alcance y la profundidad de la cobertura.
Satisfacción con los servicios sanitarios
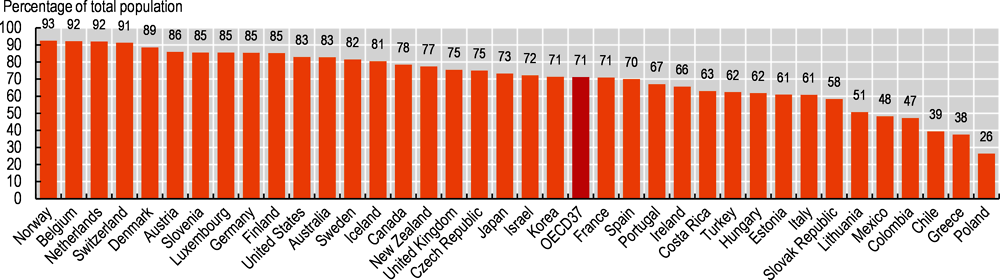
Más allá de las tasas de cobertura de la población, la satisfacción con la disponibilidad de servicios sanitarios de calidad ofrece más información sobre la cobertura efectiva. Según la encuesta mundial de Gallup, la satisfacción con la disponibilidad de servicios sanitarios de calidad alcanzó una media del 71% en los 37 países de la OCDE en 2020. Los ciudadanos de Noruega (93%), Bélgica y los Países Bajos (ambos con un 92%) son los más satisfechos, mientras que los de Polonia (26%), Grecia (38%) y Chile (39%) son los menos satisfechos. España se encuentra justo por debajo de la media con un 70% de nivel de satisfacción (Figura 1).
Un principio fundamental en el que se basan todos los sistemas sanitarios de los países de la OCDE es proporcionar acceso a una atención de alta calidad a toda la población, independientemente de sus circunstancias socioeconómicas. Sin embargo, el acceso puede verse limitado por una serie de razones, como la escasa disponibilidad o asequibilidad de los servicios. Por lo tanto, las políticas deben abordar tanto las barreras financieras a la atención como promover una oferta y distribución adecuadas de trabajadores sanitarios y servicios de atención sanitaria en todo el país.
En promedio, en los 27 países de la OCDE con datos comparables, solo el 2,6% de la población en 2019 informó que tenía necesidades de atención insatisfechas debido al costo, la distancia o los tiempos de espera. Sin embargo, en Estonia más del 15% de la población declaró tener necesidades asistenciales insatisfechas. La accesibilidad a la asistencia sanitaria también fue limitada en Grecia, donde alrededor del 8 % de la población declaró tener necesidades no cubiertas. En España, Luxemburgo, los Países Bajos, Alemania y Austria, menos del 0,5% de la población declaró necesidades no cubiertas de asistencia médica.
A lo largo del tiempo, en los 27 países de la OCDE, las necesidades insatisfechas de atención médica han disminuido en los últimos años, desde que alcanzaron un pico alrededor de 2014. Esta reducción se produjo principalmente entre los grupos de población de menores ingresos (una disminución de casi el 40% entre 2014 y 2019). Sin embargo, la brecha en las necesidades de atención médica insatisfechas entre los diferentes grupos de ingresos sigue siendo grande. En promedio en los 27 países de la OCDE, las personas en el quintil de ingresos más bajo tenían casi tres veces más probabilidades de reportar necesidades de atención médica insatisfechas que las del quintil de ingresos más altos en 2019. Además, la crisis del COVID-19 limitó el acceso a los servicios sanitarios en 2020 en la mayoría de los países de la OCDE. En promedio más de una de cada cinco personas declaró haber renunciado a un examen o tratamiento médico necesario durante los primeros 12 meses de la pandemia. Las necesidades insatisfechas de atención médica fueron mayores en Hungría y Portugal, donde más de un tercio de la población declaró haber renunciado a un examen o tratamiento médico necesario durante la primera oleada de la pandemia. La proporción de la población que renunció a la asistencia durante la pandemia fue comparativamente baja en Dinamarca, Austria y Alemania (menos del 15%). Un ajuste político para mantener el acceso a la asistencia durante la pandemia fue la adopción más amplia de servicios de telesalud.
Consultas clínicas
Las consultas con los médicos de atención primaria son, para muchas personas, el contacto más frecuente con los servicios sanitarios, y a menudo constituyen el punto de entrada para el tratamiento médico posterior. Las consultas pueden tener lugar en las clínicas de los médicos, en los departamentos ambulatorios de los hospitales o, en algunos casos, en los propios hogares de los pacientes. Cada vez más, las consultas también pueden tener lugar en línea y a través de videollamadas, mediante el desarrollo de las teleconsultas. En 2019, el número de consultas médicas presenciales por persona osciló entre menos de 3 en México, Costa Rica, Suecia, Colombia y Chile, y más de 17 en Corea. El promedio de la OCDE fue de 6,8 consultas por persona al año, y la mayoría de los países reportaron entre cuatro y diez. El número medio de consultas médicas por persona en los países de la OCDE se ha mantenido relativamente estable desde 2009. Sin embargo, algunos países han experimentado grandes aumentos a lo largo del tiempo (como Turquía, Lituania y Colombia). Las diferencias en las modalidades de prestación de servicios explican parte de la variación entre países. En Canadá, Finlandia, Irlanda, Nueva Zelanda, Suecia, el Reino Unido y los Estados Unidos, el número relativamente bajo de consultas médicas puede explicarse en parte por el hecho de que las enfermeras y otros profesionales de la salud desempeñan un papel importante en la atención primaria, especialmente en la gestión de pacientes con enfermedades crónicas y en el tratamiento de pacientes con problemas de salud menores. Esto disminuye la necesidad de consultas médicas.
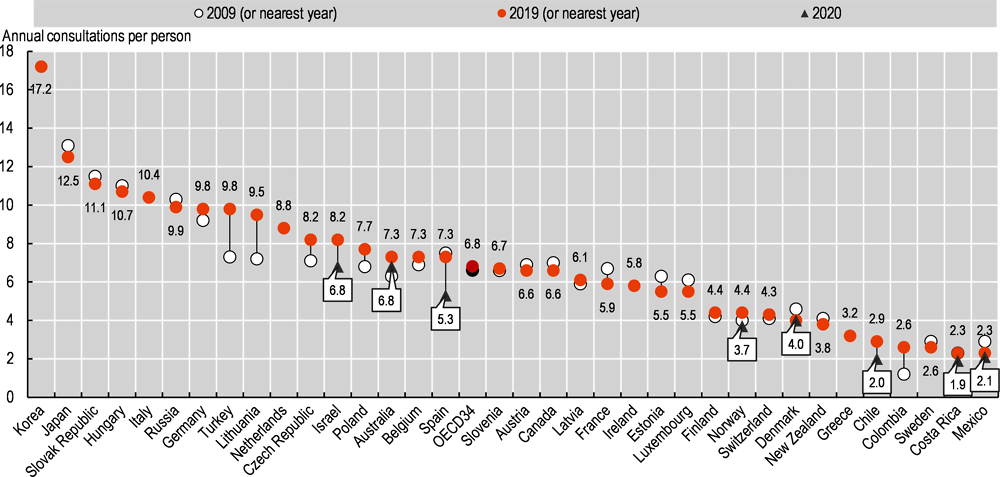
La COVID-19 también ha tenido un impacto sustancial en las consultas médicas. Las órdenes de permanecer en casa y la suspensión de la atención no urgente -sobre todo al principio de la pandemia- contribuyeron a reducir las consultas médicas, al igual que la reticencia de muchas personas a acudir a los centros de salud por temor a contraer el virus. Las consultas en persona se redujeron en torno al 30% en Chile y España, entre un 16 y un 17% en Costa Rica, Israel y Noruega, y algo menos del 10% en Australia y México, sin que se observaran cambios en Dinamarca. Sin embargo, el descenso de las consultas en persona se vio compensado en cierta medida por el aumento del número de teleconsultas.
Salud digital
Para proporcionar una atención segura, eficaz, receptiva y centrada en el paciente, que también sea rentable y accesible, es necesario que quienes toman las decisiones -desde los pacientes hasta los proveedores de atención sanitaria, los gestores y los científicos- dispongan de datos e información sanitarios oportunos y precisos. Cuando los datos y la información sanitaria son comprensibles y válidos para una serie de usos y usuarios, se hacen posibles nuevos servicios y aplicaciones de salud digital. Desde la telesalud hasta la inteligencia artificial, los nuevos servicios sanitarios digitales pueden conducir a un mejor acceso a la atención sanitaria y a una mayor satisfacción de los pacientes, especialmente entre aquellos que se enfrentan a más obstáculos para los servicios tradicionales de atención presencial (por ejemplo, los pacientes rurales). En los países de la OCDE se está produciendo una transformación digital de la asistencia sanitaria, acelerada por la pandemia de COVID-19 e impulsada por la digitalización de la infraestructura de información, así como por la creciente demanda de los pacientes.
Muchos países de la OCDE están implantando historias clínicas electrónicas en hospitales o consultas médicas para sus pacientes. En 2021, una media del 93% de las consultas de atención primaria utilizan este tipo de historias en múltiples países de la OCDE. En 2012, una media del 70% de los consultorios de atención primaria utilizaban historias clínicas electrónicas (la composición de los países participantes difiere de un año a otro). Entre los países en los que la proporción de consultorios médicos que utilizan historias clínicas electrónicas se ha duplicado como mínimo desde 2012 se encuentran Canadá, Dinamarca y Japón.
En 16 de los 26 países de la OCDE en 2021, la mayoría de los pacientes pueden acceder a un portal de Internet donde pueden ver la información contenida en su historia clínica electrónicas. En 11 países de la OCDE, la mayoría de los pacientes también pueden interactuar con su registro (por ejemplo, modificando la información, añadiendo datos adicionales desde dispositivos o aplicaciones, o informando de resultados, experiencias o incidentes clínicos). Aproximadamente la mitad de los países conectan a los pacientes con sus proveedores de atención sanitaria a través de un portal para pacientes que facilita las teleconsultas (13 países), las videoconferencias (12 países) y el correo electrónico o los mensajes de texto seguros (11 países). Siete países también utilizan el portal para encuestar a los pacientes sobre sus experiencias y resultados.
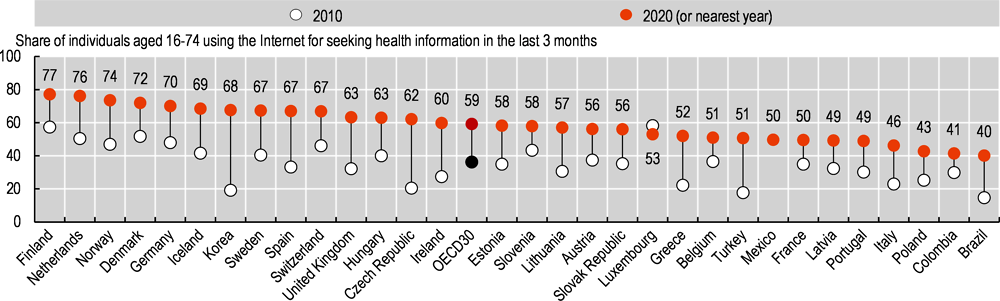
Consultar a las personas sobre su atención y darles acceso a sus datos e información sanitaria son dimensiones clave de los sistemas sanitarios centrados en las personas. Tanto los pacientes como los proveedores están cada vez más interesados en utilizar herramientas digitales para mejorar la salud individual y ayudar a los pacientes a comprometerse con los sistemas sanitarios. Por término medio, en los 30 países de la OCDE, en 2020, el 59% de las personas de entre 16 y 74 años utilizaron Internet para buscar información sanitaria en los tres meses anteriores a la encuesta, frente al 36% en 2010. Sin embargo, hubo diferencias demográficas y socioeconómicas significativas en la búsqueda de información sanitaria en línea. Los adultos de mayor edad, las personas con menor nivel educativo y las que proceden de hogares con menores ingresos eran menos propensas a buscar información sanitaria en línea. La alfabetización sanitaria y digital es crucial para garantizar que la transformación digital no deje a ningún paciente atrás.
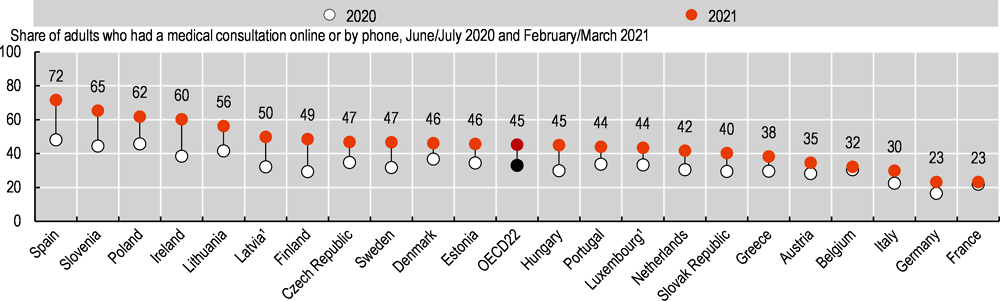
Con el inicio de la pandemia de COVID-19 y las consiguientes restricciones a la movilidad, el trabajo y las interacciones sociales, muchas más personas no pudieron recibir asistencia médica en persona. En 2019, antes de la pandemia, las consultas a distancia por teléfono o vídeo representaban menos del 10% de todas las consultas en Australia, Finlandia, Lituania, Noruega y Eslovenia. Dinamarca tenía la mayor proporción de consultas a distancia antes de la pandemia, con un 45%. Desde el comienzo de la pandemia, la proporción de adultos que declararon haber realizado una consulta médica en línea o por teléfono aumentó drásticamente: a mediados de 2020, casi uno de cada tres adultos había utilizado una consulta a distancia, proporción que aumentó a casi uno de cada dos a principios de 2021. Los países en los que el uso de las consultas a distancia era más alto a mediados de 2020 también tenían tasas de crecimiento más altas entre mediados de 2020 y principios de 2021, lo que indica una divergencia creciente.